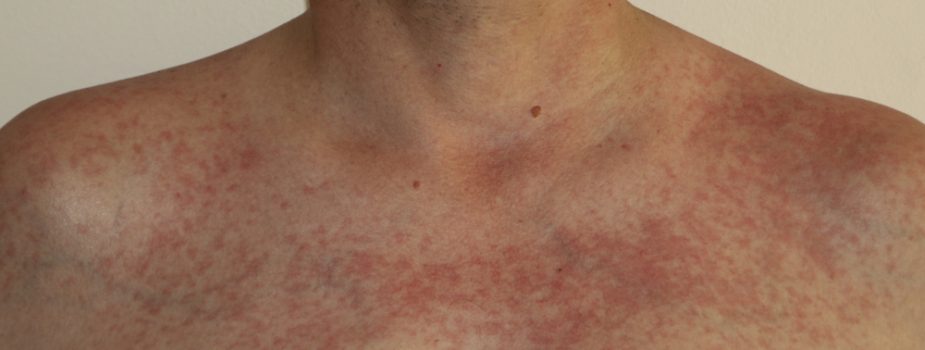
Qu’est-ce que la radiodermite ?
La radiodermite est une complication liée à la radiothérapie. Elle correspond à la réaction de la peau après une exposition excessive aux rayonnements ionisants. Cette inflammation survient lorsque les cellules cutanées, endommagées par l’irradiation, ne parviennent plus à se régénérer correctement.
Concrètement, cela peut se traduire par une simple rougeur, comme un coup de soleil, mais aussi par des lésions beaucoup plus sévères si l’exposition a été intense ou répétée.
Il existe deux formes de radiodermite :
1. La radiodermite aiguë
Quelques jours à quelques semaines seulement après l’exposition, la peau réagit. L’intensité des symptômes dépend directement de la dose reçue.
- Grade 1 : la peau devient rouge et vous pouvez constater un érythème discret, une sensation de chaleur ou de cuisson et une desquamation sèche parfois accompagnés d’un léger œdème et d’une chute de poils localisée.
- Grade 2 : la rougeur devient plus marquée, la peau pèle (desquamation humide), une pigmentation apparaît et la perte de poils reste réversible. La sensation de brûlure est plus marquée.
- Grade 3 : une desquamation suintante et des cloques surviennent, laissant place à une dépilation sévère. La douleur est intense.
- Grade 4 : l’épiderme est détruit en profondeur, la peau peut se nécroser et les poils ne repoussent plus.
2. La radiodermite chronique
Plus traîtresse, la radiodermite chronique ne se manifeste pas immédiatement. Elle peut apparaître des mois voire des années après l’exposition initiale, parfois sans que vous fassiez spontanément le lien. La peau s’épaissit, se fibrose, devient fragile, et la situation tend à s’aggraver si rien n’est fait pour la prendre en charge.
En somme, la radiodermite n’est pas une simple irritation cutanée passagère : c’est une pathologie qui témoigne des effets profonds des rayonnements sur votre corps, et qui mérite une attention particulière pour être diagnostiquée et traitée à temps.
Pourquoi les agents hospitaliers sont-ils les plus concernés ?
Si la radiodermite est un enjeu majeur dans la fonction publique hospitalière, c’est parce que vos métiers vous placent directement dans la zone d’impact. Les manipulateurs en électroradiologie, les équipes de radiothérapie, de radiologie interventionnelle ou de médecine nucléaire travaillent au quotidien avec des outils puissants… qui peuvent aussi se révéler agressifs pour la peau.
Mais l’exposition directe ne se limite pas à une simple exposition brève :
- un paradoxe de proximité : pour garantir la sécurité et le confort du patient, vous devez parfois rester très près de la source de rayonnements. Cette proximité, indispensable pour manipuler les équipements ou intervenir en urgence, vous met en première ligne malgré les protections existantes ;
- une accumulation invisible : contrairement au patient qui reçoit un traitement ponctuel, vous êtes exposés de manière répétée, jour après jour, parfois pendant des années. C’est cette exposition cumulative qui rend la radiodermite particulièrement sournoise : elle s’installe lentement ;
- la pression du travail : entre surcharge de travail, effectifs réduits et pression du temps, il arrive que les règles de radioprotection soient appliquées dans la précipitation, voire négligées. Pourtant, ce sont précisément ces situations de tension qui accroissent les risques.
En clair, si la radiodermite est un sujet sensible dans la fonction publique hospitalière, c’est parce qu’elle incarne à la fois un danger immédiat et une menace silencieuse à long terme.
Quelles sont les conséquences sérieuses de la radiodermite ?
La radiodermite n’est pas une simple brûlure superficielle. Lorsqu’elle survient dans un contexte professionnel, elle peut entraîner des répercussions lourdes, parfois irréversibles.
Lésions cutanées sévères
- Ulcérations chroniques : plaies ouvertes qui cicatrisent difficilement, exposant à un risque d’infection permanent.
- Fibrose cutanée : la peau devient épaisse, dure, perd sa souplesse, ce qui peut limiter la mobilité d’un bras ou d’une main.
- Nécrose : destruction profonde des tissus cutanés et sous-cutanés nécessitant parfois une chirurgie réparatrice ou une greffe de peau.
Complications cancéreuses
L’exposition répétée aux rayonnements ionisants augmente le risque de cancers cutanés radio-induits (carcinomes basocellulaires ou épidermoïdes). Ces cancers peuvent apparaître plusieurs années après l’exposition et nécessiter une prise en charge chirurgicale lourde.
Atteintes fonctionnelles et invalidité
La radiodermite ne se limite pas à des lésions cutanées visibles : elle peut aussi entraîner des conséquences lourdes sur vos capacités physiques. Lorsqu’une zone exposée, comme la main, le bras ou l’épaule, perd sa souplesse, la mobilité se réduit progressivement, compliquant les gestes du quotidien et les tâches professionnelles. À cela s’ajoutent des douleurs chroniques, parfois intenses et invalidantes, qui s’installent durablement et pèsent aussi bien sur la vie personnelle que sur l’activité professionnelle.
Conséquences psychologiques
Au-delà des lésions physiques, la radiodermite laisse une empreinte lourde à porter. La douleur chronique et les cicatrices visibles peuvent provoquer une véritable détresse psychologique, rendant le quotidien plus difficile à assumer. À cela s’ajoute une anxiété professionnelle, nourrie par la crainte d’une récidive ou de l’apparition d’un cancer. Enfin, lorsque les lésions cutanées deviennent trop marquées, elles peuvent conduire à un isolement social, accentuant encore le poids de la maladie.
Impact professionnel
Pour un agent de la fonction publique hospitalière, la radiodermite peut entraîner des arrêts maladie répétés, perturbant le travail et la continuité des soins. Ces absences prolongées s’accompagnent souvent d’une perte de revenus, malgré la couverture statutaire, et alourdissent le quotidien par des frais médicaux supplémentaires, un stress accru et une culpabilité vis-à-vis des collègues.
Dans ce contexte, la Mutuelle des Services Publics (MSP) joue un rôle essentiel : grâce à son contrat de maintien de salaire, elle permet de compenser la baisse de rémunération en cas d’arrêt prolongé. Cette garantie limite l’impact financier de la maladie et offre à l’agent la possibilité de se concentrer sur sa guérison, sans craindre un déséquilibre budgétaire.
Comment se protéger de la radiodermite dans la FPH ?
La prévention de la radiodermite ne relève pas seulement de l’initiative individuelle : elle est un enjeu collectif impliquant à la fois les établissements hospitaliers, les responsables de radioprotection et l’ensemble des professionnels exposés.
Mesures organisationnelles et réglementaires
La première ligne de défense repose sur une organisation rigoureuse et un cadre réglementaire strict.
- Évaluation des risques : l’employeur, en lien avec le conseiller en radioprotection (PCR ou OCR), doit analyser chaque situation d’exposition et consigner les résultats dans le Document Unique d’Évaluation des Risques (DUER). Ce document sert de base à toute la stratégie de prévention.
- Zonage radiologique : les espaces sont classés par couleur (bleu, jaune, orange, rouge) en fonction de l’intensité du rayonnement. Ce zonage limite l’accès et impose des consignes de sécurité adaptées à chaque zone.
- Protections collectives : blindages en béton ou en plomb, hottes ventilées, confinement des sources… autant de dispositifs pensés pour réduire l’exposition avant même de recourir aux protections individuelles.
- Protections individuelles : chaque agent doit être équipé d’un dosimètre, d’équipements adaptés (tabliers, gants plombés, lunettes) et d’un suivi documentaire précis. Les résultats sont archivés, transmis au Comité Social et Économique (CSE) et sauvegardés dans le système national SISERI, garantissant une traçabilité sur plusieurs décennies.
- Surveillance médicale : le suivi est tout aussi strict. Des examens réguliers, associés à la conservation du dossier médical jusqu’à vos 75 ans (ou 50 ans après l’exposition), assurent que d’éventuelles complications soient détectées le plus tôt possible.
Ainsi, tout est pensé pour que votre protection commence bien avant votre entrée dans une salle de radiologie ou de médecine nucléaire.
Mesures pratiques pour limiter la radiodermite
Si la prévention réglementaire constitue le socle, certaines habitudes simples peuvent renforcer votre protection au quotidien. Ces conseils sont surtout appliqués aux patients irradiés, mais plusieurs sont transposables aux agents exposés :
- Hygiène douce : privilégiez un lavage à l’eau tiède avec un savon neutre, sans parfum, pour préserver la barrière cutanée fragilisée.
- Hydratation régulière : appliquez des crèmes émollientes spécifiques (Avène, La Roche-Posay, Eucerin) qui nourrissent la peau sans créer l’effet « loupe » de certaines textures grasses comme la vaseline.
- Réduction des frottements cutanés : optez pour des vêtements amples en coton, des sous-vêtements sans armatures, et utilisez si besoin des films protecteurs (Cavilon) ou des pansements adaptés (Aquacel, Mepilex, Mepitel) pour protéger les zones fragilisées.
- Protection du soleil : après une irradiation, l’exposition au soleil doit être strictement évitée pendant au moins un an, car elle aggrave les lésions cutanées et favorise la radiodermite. La prudence reste indispensable ensuite, la peau irradiée demeurant durablement plus fragile.
- Soins adaptés en cas de lésions : si la peau est déjà atteinte, misez sur un nettoyage délicat et sec, évitez d’appliquer des crèmes sous un pansement, et surveillez les signes d’évolution afin d’adapter les soins.
Ces mesures, bien que simples, font une vraie différence : elles aident à réduire les irritations, à améliorer le confort au travail et à limiter les complications cutanées à long terme.
La radiodermite est un risque réel pour les agents de la FPH exposés aux rayonnements ionisants. Il s’agit d’un enjeu de santé au travail qui nécessite une approche organisée : prévention collective, suivi réglementaire, vigilance individuelle, formation, et reconnaissance comme risque professionnel.